中国妇科肿瘤发病率_妇科肿瘤发病率最高的癌种
1.女性在怀孕期间,患上宫颈癌会怎么样呢?
2.卵巢癌:妇科肿瘤中死亡率第一,这8种人最容易被找上
3.子宫颈癌的发病率是怎样的?
卵巢癌是女性生殖系统中最常见的恶性肿瘤之一,致死率高居女性恶性肿瘤的榜首,有妇科“第一杀手”之称。
与乳腺癌、宫颈癌等妇科肿瘤相比,卵巢癌的知晓度较低,没有受到足够重视,那么这个“健康杀手”到底有多可怕呢?
一、它有“两高一低”的特点:致死率高、复发率高、早期发现率低。
卵巢癌是女性生殖系统中最常见的恶性肿瘤之一,由于卵巢癌发病部位隐匿在盆腔,而且缺乏早期特异性症状和有效的筛查手段,七成患者在首次确诊时已是晚期,五年生存率不足40%,因此卵巢癌也被称为“沉默杀手”。
近70%的卵巢癌患者会在1-2年内复发,甚至多次复发,患者备受折磨。每次治疗后,复发周期大部分会逐步缩短,并出现耐药现象。此外,长期治疗也给卵巢癌患者和家庭造成沉重负担。
二、卵巢癌是如何“盯上”女性的?
虽然发病原因尚不明确,但有研究表明遗传性相关BRCA基因突变、环境因素、高龄未孕等与部分卵巢癌的发生关系密切。卵巢癌可在女性任何年龄段发生,但多见于更年期和绝经期的女性。
三、早期的卵巢癌,90%可以治愈
尽管卵巢癌是妇科肿瘤中死亡率最高、预后性最差的,但若早期能够发现,同时及时治疗,几乎90%以上都能治愈。
若是晚期卵巢癌,也不乏长期生存下去的这些病例,若能接受正规治疗,50%以上可以活过5年。
四、卵巢癌的症状
早期症状不明显,一旦合并有腹水或转移,则有下腹不适、腹胀、食欲下降等症状。部分卵巢上皮癌患者可出现短期内腹围迅速增大,同时伴有乏力、消瘦,或因肿瘤压迫而出现大小便次数增多。有胸腔积液者可出现气短、不能平卧等表现。
五、如何预防卵巢癌
卵巢癌因为是散发性肿瘤,目前没有明确的预防措施,但是日常生活中可通过保持良好的生活习惯、定期筛查宫颈TCT和HPV、接种HPV疫苗等方法降低宫颈癌的发生几率。具体内容如下:
1、保持良好的生活习惯
日常生活中保持乐观开朗的心态生活,避免长期焦虑、紧张,以免导致内分泌系统紊乱,导致身体免疫力下降,引发各种疾病。
2、定期筛查宫颈TCT和HPV
定期筛查宫颈TCT和HPV,能够明确卵巢细胞是否发生了异常变化,如果出现异常变化时,可以及时将癌细胞扼杀在萌芽阶段。
3、接种HPV疫苗
通过接种HPV疫苗可以预防相应HPV高危亚型的感染,能够降低卵巢癌的发生。
此外,日常生活中避免不干净的性行为、减少人工流产,也能在一定程度上降低卵巢癌的发生几率。
女性在怀孕期间,患上宫颈癌会怎么样呢?
今天我们来一起聊一下怎么样避免被卵巢癌盯上?
卵巢癌在女性生殖道恶性肿瘤当中卵巢癌的发病率排在第3位,在我国每年大约有4万人会患上卵巢癌。
但是卵巢这个器官非常小,并且它在空间很大的盆腔里面,所以患上卵巢癌以后,在早期的时候是很难发现的,等到有症状的时候,却往往已经到了卵巢癌晚期了,所以今天我们就来一起聊一聊怎么样能避免卵巢癌?
在我们平时饮食的时候,一定要合理,要做到多钙质,少脂肪的饮食,如果在饮食当中还有太多饱和性的脂肪的话,那么这类女性和缺钙的女性是非常容易患上卵巢癌的,所以女性在饮食的时候一定要均衡饮食,多吃新鲜蔬菜和水果,多摄取纤维素,并且要减少饮食的脂肪含量,要多摄入钙质,这样就可以减少卵巢癌的发生。
并且平时的时候一定要多注意运动,提高自身的免疫力,有研究发现经常运动的女性在一生当中换卵巢癌的几率会比运动少的女性低27%,运动还可以减少脂肪的积累,这也是可以保护卵巢的,因为如果体内的脂肪太多的话,就会对荷尔蒙水平有影响的,并且卵巢是分泌荷尔蒙的器官,如果荷尔蒙水平出现了问题,那么卵巢也会出现问题。
平时可以多坚持走路,不要一直久坐着多走动走动,并且在工作之余可以伸展一下自己的四肢,下班回到家以后也不要立马躺到床上休息,可以做做家务,等着吃完饭以后,可以在饭后散散步,做做健身操瑜伽等等。
而且有研究发现月经早于12岁没有生育过,或者生育时间晚于30岁的女性患卵巢癌的几率会增加很多,不仅如此,没有哺乳的女性也会有患病的风险,所以女性要适龄生育,并且要进行母乳喂养,婴儿。
如果家族中有癌症病史的话,包括直肠,乳腺,卵巢等出的癌症,那么一定要注意检测,并且还可以做盆腔B超和阴道B超,因为如果做阴道B超的话,会比腹部B超更容易发现增大的卵巢。
卵巢癌:妇科肿瘤中死亡率第一,这8种人最容易被找上
现有数据显示,我国15至44岁女性中,宫颈癌是排名第三的常见恶性肿瘤。妊娠合并妇科肿瘤中最常见的是宫颈癌,发病率为0.1/万~12/万。那么对于宫颈癌遇上怀孕我们该怎么办?
如果对于一个低度的病变,实际上可以随访,到她生完孩子六周以后再来做检查,大多数如果是在怀孕期间,如果是CIN1或者是CIN2或(CIN)3,怀孕六周以后再来检查的时候,往往大多数病人是比原来的病变都会轻的。
所以总体来讲不用太担心,虽然怀孕我们的宫颈的血供会增加,我们会担心会不会有扩散,有什么其它的问题,但是怀孕期间人体的免疫力是提升的。
对于怀孕期间有出血,有一些有异常的还要做宫颈细胞学的检查和HPV的检查,在孕期对于宫颈癌要诊断的,要治疗的,但是对于癌前期病变是可以观察的,可以随访的,等到她生完之后再来进一步的处理。
癌症大多数来讲,还是希望给予治疗,当然也有人是一直到生完之后再来治疗,这个就是看你发现癌症和真正的生还有多远,这个就是要跟患者来决定。
有些人是非常期待要这个孩子,马上就要到分娩了,这时候我们是可以让她保留到孩子到足月,然后分娩,这时候我们最好是不取这种阴道分娩,取剖腹产,当然癌前期病变就无所谓了,可以取不同的方式,不用像癌症那么紧张,不用太担心。
目前妊娠期宫颈癌的筛查与非妊娠期患者相似,遵循“三阶梯”的原则:
1、对于细胞学发现的低级别病变可推迟至产后再作进一步检查
2、一旦发现是高级别病变或非典型腺细胞、 原位腺癌或妇科检查时肉眼可见的宫颈外观异常,则需进行阴道镜活检以排除浸润性肿瘤,行阴道镜宫颈活检时禁止行颈管内搔刮,以避免流产。
3、一旦排除浸润性癌, 宫颈癌前病变可以推迟至产后再进行治疗,因为这种情况进展为浸润癌的可能性非常小(0~0.4%)。
所以我们建议每一位女性朋友不管是否是育龄都应该定期做好宫颈癌筛查,特别是宫颈癌甲基化筛查,能提前5-10年发现癌变情况,更好的预防宫颈癌的发生。
子宫颈癌的发病率是怎样的?
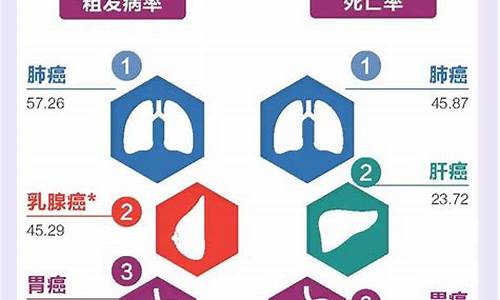
卵巢癌,也就是卵巢恶性肿瘤,是妇科常见的三大恶性肿瘤之一,在我国,卵巢癌的发病率位居宫颈癌和子宫内膜癌之后,排第三位。临床数据显示,近年来卵巢癌的发病率有上升趋势,且年龄越长,发病率越高。
卵巢癌的预后较宫颈癌、子宫内膜癌略差,是三大妇科恶性肿瘤中死亡率最高的,原因在于卵巢癌早期没有任何自觉症状,往往很难发现,70%~80%的卵巢癌患者在确诊时已属于癌症晚期。相比于晚期晚期卵巢癌,早期卵巢癌的五年生存率可以达到90%以上,所以早期发现卵巢癌以及早期治疗卵巢癌可以显著降低卵巢癌的死亡率,在最大程度上延长患者生存期。
要想早期发现卵巢癌,早期筛查尤为关键,可是就目前医疗来看,卵巢癌的早期筛查存在问题较多。最大的问题就是可能出现阴性和阳性,阴性是指事实为卵巢癌,但检测中未发现,导致早期患者未检查出,把病情拖到了晚期才被发现,以致延误了最佳治疗时期,结果及时预后不良;
阳性是指检测为卵巢癌,但事实上不是卵巢癌,这种结果会给健康女性带来巨大的心理压力,也有可能导致部分健康女性选择不必要的手术,而手术可能给患者带来身体以及心理的创伤,也有发生严重并发症的风险,就属于过度治疗了。
目前卵巢癌的筛查项目主要有血清肿瘤标志物CA125检测或盆腔超声检查。
血清CA125:是目前应用最多的卵巢癌血清标志物,但是由于早期卵巢癌患者只有50%血清CA125升高,另外有1%的健康女性在月经期和妊娠期CA125也会升高,再就是一些良性卵巢肿瘤、非卵巢相关的良性疾病、子宫内膜癌、乳腺癌、肺癌以及胰腺癌等患者也会出现CA125升高,所以血清CA125测定对早期卵巢癌诊断的敏感度和特异性都不是很高,单独使用作为早期卵巢癌的筛查也不准确。
盆腔彩超:为最常规的无创伤检查,目前常用经腹彩超和经阴道彩超,彩超在鉴别良、恶性卵巢肿瘤方面有一定价值,再结合超声形态学特征,可提高确诊率,90%以上的早期卵巢癌患者可经阴道超声扫描检测出来,但也会有极少部分会漏诊或者为阳性,所以也不推荐单独盆腔彩超作为早期卵巢癌筛查的手段。
目前最常用的筛查方式为血清CA125测定联合盆腔彩超,但结果也不是非常理想,但是相对于单独检查,联合检查的结果更准确一些。那么哪些人群需要做卵巢癌的早期筛查呢?
一、未婚或晚婚的女性。
二、不育或少育的女性。
三、不哺乳的女性。
四、绝经后的肥胖女性:这类人群平时喜欢吃高脂肪、高蛋白、高热量饮食,体型较胖。
五、有遗传性卵巢家族史的女性:家族中有一个或者以上卵巢癌患者。
六、有乳腺癌家族史者:家族中有一个或者以上乳腺癌患者。
七、有非息肉性结肠癌家族史者。
八、长期情绪压抑焦虑或烦躁易怒的人群。
尽管卵巢癌早期没有自发症状,发病比较隐匿,但是也可以做到相对的早期筛查,从一定程度上降低卵巢癌的死亡率。
子宫颈癌在妇科恶性肿瘤中发病率最高,约占2/3。由于全国很多地区开展了群体的防癌普查工作,近些年有逐年下降趋势。根据全国防癌普查资料,子宫颈癌的发生与以下因素有关:早婚?早育,如果早婚以及开始性生活过早(15~20岁)的宫颈癌发病率显著增加;子宫颈糜烂或慢性子宫颈炎(约85%并发宫颈糜烂)为子宫颈光滑者发生子宫颈癌的4~7倍,性生活紊乱?性伙伴多者发病率高;经期不卫生者发病率高。有研究资料证明,由性传播的单纯泡疹?人类乳头瘤与子宫颈癌的发生有关。
声明:本站所有文章资源内容,如无特殊说明或标注,均为采集网络资源。如若本站内容侵犯了原著者的合法权益,可联系本站删除。












